BENIGNER PAROXYSMALER LAGERUNGSSCHWINDEL
BPLS, Cupulolithiasis, Canalolithiasis
Was ist das und wie entsteht es?
Das Gleichgewichtsorgan in unserem Innenohr ist ein Wunderwerk der Physik. Drehbewegungen werden durch ein auf Massenträgheit beruhendes Prinzip wahrgenommen. Das sog. Bogengangsorgan besteht aus 3 fast kreisförmigen Gängen, die senkrecht aufeinander stehen und mit Flüssigkeit (Endolymphe) gefüllt sind. In diese Flüssigkeit ragen die Sinneszellen umgeben von einer gallertigen Substanz (Cupula), die dichter und schwerer ist als die Endolymphe. Bei Bewegung gerät die Flüssigkeit in Bewegung, wodurch die Cupula und mit ihr die Sinneszellen eine Scherkraft erfahren, die zur Signalweiterleitung ins Gehirn führt.
Eine Aussackung am Ende der Bogengänge dient zur Wahrnehmung von gerade gerichteter Beschleunigung, sowohl horizontal als auch vertikal. Auch hier sind die Sinneszellen von einer Gallerte umgeben, die aber zusätzlich durch kleine Kristalle (Otolithen) verstärkt ist um eine höhere Trägheit zu erreichen.
Löst sich nun einer dieser Otolithen und gerät in einen der Bogengänge (Canalolithiasis) reizt er dort im Vorbeischwimmen fälschlicherweise die Cupula und gaukelt dem Körper vor er befände sich in einer Drehung. Die Augen nehmen diese jedoch nicht wahr und das Gehirn verabreitet die gegensätzlichen Impulse zu einem Gefühl des Schwindels. Bleibt der Körper ruhig, legt sich der Otolith nieder und der Impuls verschwindet. Bei erneuter Bewegung des Kopfes wird er wieder „aufgewirbelt“ und es kommt erneut zu Beschwerden.
Was merkt man?
Das Hauptsymptom ist eine lage- bzw. bewegungsabhängiger Schwindel, der einige Sekunden nach Bewegung des Kopfes einsetzt und nach kurzer Zeit wieder verschwindet. Verbunden ist dieser Drehschwindel mit Übelkeit, die so stark sein kann, dass die Patienten auch erbrechen. Am stärksten sind die Symptome typischerweise am Morgen, bei den ersten Bewegungen nach dem Aufwachen.
Bleibt die Erkrankung länger unbehandelt, gerät zunehmend das ganze Gleichgewichtssystem des Patienten durcheinander und es entwickelt sich eine Gangunsicherheit.
Wie stelle ich es fest?
Häufig ist bereits die typische Anamnese kurzer Drehschwindelattacken bei Kopfbewegung fast ausreichend zur Diagnosestellung. Ergänzend führt man eine sog. Lagerungsprobe nach Dix-Hallpike durch. Dabei wird der Patient mit zur kranken Seite gedrehtem Kopf plötzlich aus sitzender Haltung nach hinten gelegt. Mit einigen Sekunden Verzögerung zeigt sich ein rotatorischer Nystagmus, eine krankhafte Augenbewegung, die dann wieder abklingt. Solange der Nystagmus anhält besteht beim Patienten ein Gefühl der Übelkeit.
Klingen Übelkeit und Nystagmus nicht wieder ab hat sich der Otolith wahrscheinlich in der Gallerte der Cupula verfangen und reizt die Sinneszellen anhaltend (Cupulolithiasis).
Diese Lagerungsprobe testet den hinteren Bogengang, der in 90% der Fälle für einen benignen paroxysmalen Lagerungsschwindel verantwortlich ist. Zur Prüfung des lateralen Bogengangs verwendet man das Barbecue-Maneuver, bei dem der Patient aus dem Sitzen mit zur Gegenseite gedrehtem Kopf auf die kranke Seite gelegt wird. Dadurch lassen sich Sypmtome und Nystagmus provozieren.
Was kann man tun?
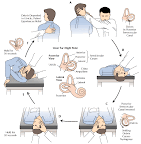
Das Problem lässt sich sehr einfach beheben, indem man den Otolith-Kristall wieder aus dem Bogengang entfernt. Dies geschieht nicht chirurgisch sondern durch ein recht einfaches Lagerungsmaneuver. Eine Möglichkeit ist das Epley-Maneuver, bei dem der Therapeut den Patienten zunächst mit gedrehtem Kopf nach hinten beugt (genau wie die Lagerungsprobe nach Dix-Hallpike), anschließend im Liegen den Kopf des Patienten zur Gegenseite dreht und dann den gesamten Patienten auf diese Seite legt. Zum Abschluss setzt sich der Patient mit immer noch gedrehtem Kopf auf. Um die Lösung des Otolithen zu unterstützen kann zusätzlich im Liegen der Knochen hinter dem betroffen Ohr beklopft werden.

Alternativ gibt es das Semont-Maneuver bei dem der Patient aus sitzender Position zunächst bei zur gesunden Seite gedrehtem Kopf mit dem Oberkörper zur erkrankten Seite gelegt und nach einer Minute schwungvoll zur Gegenseite.
Beide Maneuver haben eine Erfolgsrate von 80%. Auch nach erfolgreicher Therapie besteht jedoch stets ein Wiederholungsrisiko, sodass man nicht von einer endgültigen Heilung sprechen kann. Patienten mit häufigen Rückfällen können diese Maneuver in modifizierter Form zur Eigentherapie erlernen.
Diese Information ersetzt keinen Arztbesuch und erhebt keinen Anspruch auf Richtigkeit oder/und Vollständigkeit.
– Spekulantin

